Hay diferentes opiniones sobre la definición. Algunos expertos creen que es más correcto utilizar el nombre general de dorsalgia o dolor de espalda inespecífico. Las dificultades en la definición también se deben al hecho de que una gran cantidad de especialistas trabajan con esta enfermedad: neurólogos, ortopedistas, neurocirujanos y médicos generales. A veces, una persona diagnosticada con osteocondrosis de la columna recurre a un cardiólogo, ya que las manifestaciones de la enfermedad son muy similares al dolor en el corazón.
El término “osteocondrosis de la columna” fue propuesto por Hildebrandt en 1933 como una enfermedad degenerativa multifactorial del segmento motor de la columna.
La osteocondrosis espinal es un proceso patológico en la columna caracterizado por trastornos degenerativos-destructivos de las vértebras y los discos intervertebrales. El peligro de la enfermedad radica en la naturaleza oculta del proceso; Al ingresar, los pacientes entran en la etapa de complicaciones, donde comienza un dolor intenso.
Causas de la osteocondrosis.
La osteocondrosis de la columna se produce debido a la influencia de factores predisponentes en el cuerpo humano. Desencadenantes del desarrollo de la osteocondrosis: herencia; lesiones de espalda; defectos congénitos o adquiridos en la estructura del sistema musculoesquelético (pie plano, cambios de postura); Trastornos metabólicos causados por enfermedades de los órganos secretores internos; Mala alimentación y obesidad; La enfermedad no difiere según el género. infecciones virales y bacterianas; Estilo de vida: levantar y transportar objetos pesados, trabajar en corrientes de aire, exposición constante a vibraciones, inactividad física; sobrecarga psicoemocional constante; Malos hábitos: fumar, alcohol, opiáceos.
Osteocondrosis de la columna: tipos
La osteocondrosis de la columna se divide según el grado de daño; Cada tipo tiene sus propias características específicas y de tratamiento.
Osteocondrosis de la columna lumbar.
La enfermedad de espalda más común es la osteocondrosis de la columna lumbar, que se asocia con un estrés severo en esta región. Susceptible a complicaciones como la protrusión de los discos intervertebrales y la aparición de hernias únicas y múltiples. Si surgen complicaciones, puede producirse disfunción de los órganos pélvicos y atrofia de los músculos de las extremidades inferiores.
Osteocondrosis de la columna cervical.
Segundo lugar en la clasificación de enfermedades de la espalda. Los procesos patológicos surgen de un estilo de vida sedentario y una mayor carga en la cintura escapular. Los músculos del cuello requieren un entrenamiento especial, sin el cual simplemente no pueden soportar la carga debido a su mal desarrollo.
Osteocondrosis de la columna torácica.
La patología más rara de la espalda debido a la baja movilidad de la región y al corsé muscular más desarrollado. Debido al largo curso asintomático y a la similitud con otras enfermedades (enfermedad coronaria, neuralgia intercostal, enfermedades pulmonares), el diagnóstico es difícil.
Proceso conjunto
La patología afecta a varios departamentos a la vez, ocurre raramente y en el contexto de enfermedades congénitas del sistema musculoesquelético y es prácticamente intratable.
Etapas de la osteocondrosis y posibles complicaciones.
Osna propuso en 1971 una descripción de las cuatro etapas de la osteocondrosis espinal. No se utilizan para formular un diagnóstico, sino que permiten comprender cómo progresa la enfermedad.
- Los discos intervertebrales se vuelven menos elásticos. El disco puede estar ligeramente deformado; El núcleo pulposo interno se desplaza dentro del disco intervertebral. Esta etapa no se manifiesta en absoluto o se produce un dolor leve.
- En la segunda etapa, pueden producirse desgarros en el disco intervertebral y los ligamentos circundantes se debilitan. La conexión entre las vértebras se vuelve inestable. Los ataques agudos de dolor ocurren con una capacidad limitada para trabajar.
- La tercera etapa se caracteriza por un daño completo del disco intervertebral. Cuando el núcleo pulposo sobresale más allá del disco, se produce una hernia de disco. Pueden producirse deformidades de la columna o raíces nerviosas pellizcadas.
- En la cuarta etapa, los tejidos circundantes se ven afectados: vértebras, ligamentos y membranas espinales. Esto puede hacer que el segmento espinal pierda completamente su movilidad.
En algunos casos, surgen diversas complicaciones como resultado de la osteocondrosis espinal. Los problemas con los discos, las hernias discales y los bultos pueden provocar un estrechamiento del canal espinal, compresión de la médula espinal y discapacidad.
Dependiendo de la magnitud del daño, son posibles diversos problemas con la afectación de las raíces nerviosas. Estos incluyen neuralgia intercostal, trastornos sensoriales y motores de las extremidades superiores e inferiores y disfunción de los órganos internos. La inflamación del nervio ciático, o nervio ciático, no sólo causa dolor intenso sino que también puede provocar enfermedades pélvicas e infertilidad.
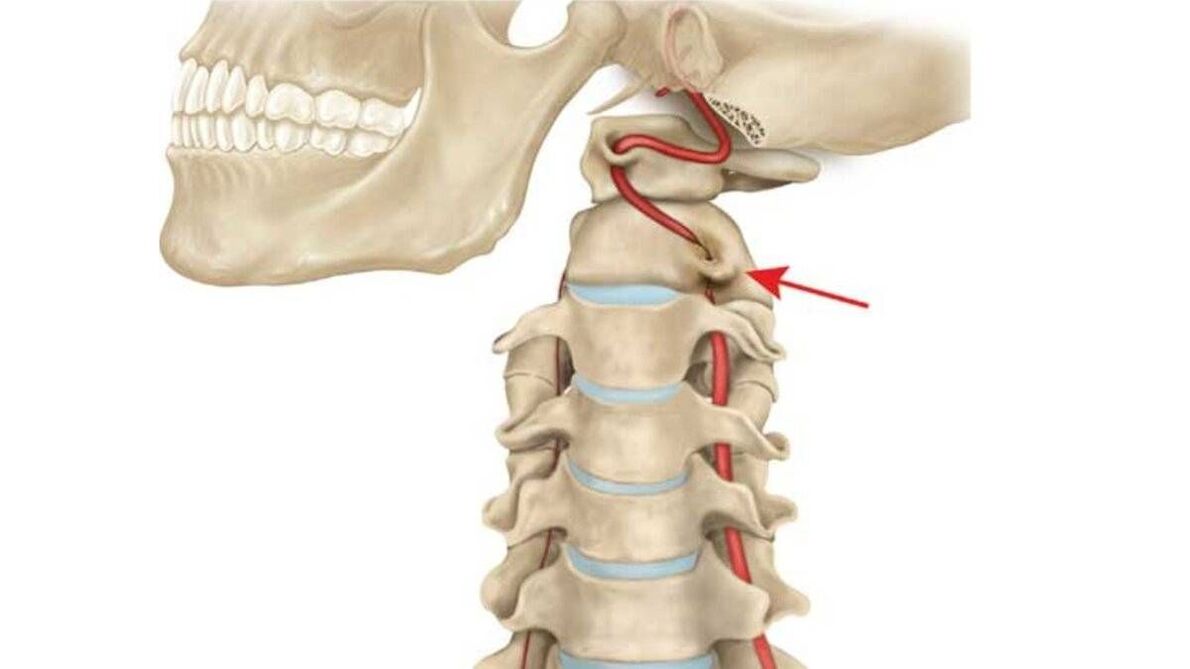
Además de las raíces nerviosas, la osteocondrosis puede provocar compresión de los vasos vertebrales. Si el flujo de sangre a las arterias vertebrales que corren por el cuello y irrigan el cerebro se ve afectado, pueden producirse trastornos cerebrales, problemas de visión o audición, problemas respiratorios o problemas cardíacos.
Diagnóstico de osteocondrosis.
En la medicina oficial, el diagnóstico de osteocondrosis incluye un examen realizado por un neurólogo para determinar el alcance del daño a las raíces nerviosas, así como un examen de los reflejos y la sensibilidad.
Se pueden utilizar los siguientes métodos instrumentales:
- La ecografía vascular puede revelar el grado de trastorno circulatorio, por ejemplo en las arterias vertebrales;
- Radiografía de la columna;
- La TC también utiliza métodos de rayos X, pero le permite crear una imagen tridimensional del área examinada y detectar incluso pequeños desplazamientos de las vértebras;
- La resonancia magnética se especializa en el examen de tejidos blandos y permite evaluar el estado de la médula espinal y visualizar la estructura interna del disco intervertebral.
Para el diagnóstico diferencial se utilizan pruebas de laboratorio, análisis generales de sangre y orina y pruebas del metabolismo del calcio.
El tratamiento de la osteocondrosis es complejo.
- El primer y más importante medio en el tratamiento de la osteocondrosis es el estilo de vida. La normalización de las condiciones de trabajo, el ejercicio moderado y regular y un sueño saludable mejoran significativamente la condición de los pacientes.
- Para el tratamiento médico de la osteocondrosis espinal, un neurólogo o médico de cabecera puede recetar medicamentos. La mayoría de las veces, se recetan medicamentos antiinflamatorios no esteroides; este es el tratamiento estándar para la osteocondrosis espinal. Alivian el dolor y reducen la inflamación. Los relajantes musculares ayudan a reducir los espasmos musculares. Para proteger el tejido nervioso del daño, se prescriben vitaminas y antioxidantes. Sin embargo, todos los medicamentos tienen efectos secundarios; por ejemplo, los AINE pueden tener un efecto negativo en el estómago.
- Además de los medicamentos, también se utiliza la fisioterapia, por ejemplo, el masaje para la osteocondrosis de la columna, así como la terapia manual. En caso de complicaciones graves de la osteocondrosis, puede ser necesaria una intervención quirúrgica, pero se prescribe sólo si el tratamiento conservador a largo plazo no tiene ningún efecto.


































