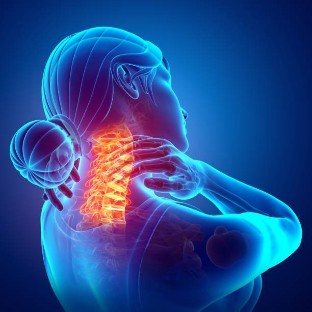
La osteocondrosis cervical del cuello es una patología común que se acompaña de síntomas desagradables. La enfermedad se caracteriza por procesos degenerativos-distróficos en la columna. Son causadas por una postura incorrecta, una mala postura y un estilo de vida poco activo. Para reducir los síntomas de la patología, debe consultar a un médico de manera oportuna.
¿Qué es la osteocondrosis cervical?
Este término se entiende como una lesión distrófica-degenerativa progresiva de los discos intervertebrales localizados en la columna cervical. Como resultado, los cuerpos vertebrales se deforman y agotan. Esto conduce a un deterioro de la circulación sanguínea y la conducción nerviosa en el cuello.
La enfermedad puede aislarse o combinarse con daño a otras partes de la columna, lumbar o torácica. Según la CIE-10, la osteocondrosis cervical de la columna se codifica con el código M42.
Posibles complicaciones de la enfermedad
Mucha gente está interesada en el riesgo de osteocondrosis cervical. Sin una terapia oportuna y adecuada, la patología puede tener consecuencias negativas para la salud. Estos incluyen lo siguiente:
- protrusión de los discos intervertebrales y hernia;
- Rotura del disco intervertebral con compresión de nervios y vasos sanguíneos: si se pellizca la médula espinal, existe riesgo de muerte;
- radiculopatía;
- la aparición de osteofitos;
- Paresia y parálisis.
Los principales síntomas y signos de la osteocondrosis cervical
La enfermedad se desarrolla gradualmente y es inicialmente asintomática. Por tanto, el diagnóstico se suele realizar en casos avanzados. Los principales síntomas de la patología son los siguientes:
- Dolor en el cuello y el occipucio, agravado por el esfuerzo físico o la tos.
- Rechinar al mover la cabeza.
- Pérdida de sensibilidad en las manos, sensación de ardor en los omóplatos.
- Dolor de cabeza que se localiza en la parte posterior de la cabeza y se extiende a las sienes.
- Debilidad general, aumento del cansancio.
- Disminución de la agudeza visual.
- tinnitus.
- pérdida auditiva.
- Aumento de la frecuencia cardíaca.
Causas de la osteocondrosis cervical
Los primeros signos de la enfermedad suelen aparecer después de los 35 años. Sin embargo, en los últimos años, la patología comenzó a desarrollarse a una edad más temprana, entre los 18 y los 30 años. La mayoría de las veces, el problema lo enfrentan personas que tienen que estar en una posición durante mucho tiempo.
Las principales causas de osteocondrosis cervical son:
- tendencia hereditaria;
- violación de los procesos metabólicos;
- enfermedades infecciosas, envenenamiento del cuerpo;
- trastornos en la nutrición: falta de líquidos, vitaminas, microelementos;
- sobrepeso;
- lesiones traumáticas en la columna;
- mala postura;
- inestabilidad de la columna;
- estilo de vida insuficientemente activo;
- pies planos;
- Influencia de factores ambientales desfavorables;
- cambios frecuentes de postura;
- estar en una posición incómoda durante mucho tiempo;
- actividad física excesiva;
- hipotermia;
- situaciones estresantes;
- con las almohadas para dormir incorrectas.
¿Cuáles son los diferentes grados de enfermedad?
La enfermedad se desarrolla gradualmente. Hay 4 grados de osteocondrosis cervical, cada uno con características específicas:
- El primero se acompaña de la aparición de fisuras en los discos intervertebrales. Este proceso se acompaña de dolor leve y rigidez en los movimientos. La patología tiene un curso ondulado. Con el deterioro del sistema inmunológico o un aumento de la carga, la osteocondrosis empeora. Si no toma medidas de manera oportuna, existe el riesgo de que el proceso anormal empeore.
- Segundo: en esta etapa, continúa la destrucción de los discos intervertebrales y se observa su protuberancia. Este proceso se acompaña de pellizcar las terminaciones nerviosas. Una persona tiene un dolor constante que aumenta con el movimiento. En esta etapa, la capacidad de trabajar disminuye, aparece entumecimiento en las manos.
- El tercero se acompaña de la aparición de una hernia intervertebral. En tal situación, los tejidos musculares y las terminaciones nerviosas están involucrados en el proceso patológico. Como resultado, hay dolor en el cuello y la parte posterior de la cabeza, una sensación de debilidad en las manos. Con las lesiones vasculares, existe el riesgo de disminución de la agudeza visual, mareos y tinnitus. A veces, la enfermedad provoca desmayos.
- Cuarto: esta etapa va acompañada de crecimiento óseo. Como resultado, aumenta la presión sobre las terminaciones nerviosas. En esta forma de osteocondrosis, la movilidad del cuello disminuye y la columna se vuelve menos flexible. Como resultado, una persona no puede realizar simples movimientos de cabeza.
¿Por qué debería consultar a un médico de inmediato?
Si aparecen síntomas de osteocondrosis, debe consultar inmediatamente a un médico, un neurólogo o un cirujano ortopédico. De lo contrario, la patología tendrá consecuencias peligrosas para la salud.
En primer lugar, el médico debe evaluar la actividad física y la intensidad del dolor de cuello. El especialista también está interesado en la pérdida de sensibilidad y otros trastornos.
Según los resultados del examen preliminar, se prescribirán procedimientos adicionales. Primero, se realiza una radiografía. Se lleva a cabo en varias proyecciones. Si se sospecha una hernia inguinal, es posible que se requiera una TC o una resonancia magnética. Con una violación del flujo sanguíneo, se requieren reoencefalografía y examen del fondo de ojo.
El tratamiento se prescribe en función de los resultados del examen de diagnóstico. Con el desarrollo de la osteocondrosis cervical, las siguientes categorías de medicamentos se utilizan con mayor frecuencia:
- Analgésicos: ayudan a controlar el dolor.
- Medicamentos antiinflamatorios no esteroideos: eliminan la inflamación y controlan la hinchazón.
- Antiespasmódicos: ayudan con los calambres musculares.
- preparaciones para mejorar la circulación sanguínea.
- Condroprotectores: ayudan a restaurar la estructura de los discos intervertebrales.
- Vitaminas B: mejoran el funcionamiento del tejido nervioso.
Además de la terapia con medicamentos, se prescriben otros métodos. Esto incluye masajes, gimnasia de recuperación, fisioterapia. El uso de la osteopatía es muy eficaz. En este caso, se ejerce un efecto leve sobre los músculos y vértebras afectados. En algunos casos, se recomienda al médico que use un dispositivo ortopédico especial: el collar Shants.
La terapia manual se considera un método eficaz para tratar la patología. Sus métodos se seleccionan individualmente. El procedimiento consiste en un efecto puntual sobre los elementos musculoesqueléticos. Gracias a esto, es posible activar el flujo sanguíneo, mejorar el movimiento linfático y normalizar los procesos metabólicos. La terapia manual mejora la movilidad del sistema musculoesquelético, fortalece el sistema inmunológico y previene las complicaciones de la osteocondrosis.
La tracción espinal se usa ampliamente. Se utiliza equipo especial para estirar. El procedimiento ayuda a aumentar la distancia entre las vértebras a un tamaño normal y hacer frente a las alteraciones en la estructura de la columna.
Si se observa osteocondrosis cervical aguda y aparecen hernias intervertebrales, que provocan una disminución de la sensibilidad y alteración del flujo sanguíneo, se requiere cirugía.
La duración del tratamiento depende de la gravedad de la osteocondrosis. Muy a menudo, la terapia se lleva a cabo en cursos largos. Definitivamente, para mejorar su condición, debe hacer ajustes a su estilo de vida. Para hacer esto, necesita comer bien, dejar los malos hábitos y hacer ejercicio.
Prevención de la osteocondrosis del cuello
Para prevenir la aparición de osteocondrosis cervical, debe seguir ciertas recomendaciones:
- elimina oportunamente la curvatura de la columna;
- haz ejercicio para construir un corsé muscular.
- coma alimentos que le proporcionen al cuerpo calcio y magnesio;
- normaliza el peso corporal;
- Cuando utilice una computadora, siga las recomendaciones de los médicos.
La osteocondrosis cervical es una patología grave que tiene consecuencias negativas para la salud. Para hacer frente a la violación, es necesario hacer el diagnóstico correcto de manera oportuna. Por tanto, las molestias en la zona del cuello deberían ser motivo para consultar a un médico.
¿Cómo va el tratamiento?
Consejo del médico: anamnesis, diagnóstico miofascial, diagnóstico funcional.
¿Cómo estás?
Recopile anamnesis: analice la enfermedad, identifique limitaciones y contraindicaciones, explique los principios de la kinesiterapia y las características de la fase de recuperación.
El diagnóstico miofascial es un método de diagnóstico manual en el que el médico evalúa el rango de movimiento de las articulaciones, identifica sellos dolorosos, edema, hipo o hipertonicidad de los músculos y otros cambios.
Diagnóstico funcional (realizado en la sala de rehabilitación): el médico explica cómo se realizan ciertos ejercicios en los dispositivos y observa: cómo los realiza el paciente, con qué rango de movimiento puede trabajar, qué movimientos causan dolor, quéEl peso del paciente puede influir en cómo reacciona el sistema cardiovascular. Se identifican las áreas problemáticas. Los datos se ingresan en la tarjeta. El foco es.
Según los resultados del examen inicial realizado por un médico y el diagnóstico funcional, se elabora un programa de tratamiento individual preliminar.
Es conveniente tener lo siguiente contigo:
- para el dolor en la columna: resonancia magnética o tomografía computarizada (resonancia magnética o tomografía computarizada) del área del problema;
- para el dolor articular: radiografías;
- en el caso de comorbilidades: extractos del historial médico o de una tarjeta para pacientes ambulatorios;
- ropa y zapatos cómodos (deportivos)
Empiece la lección con un profesor
Al comienzo del ciclo de tratamiento, el médico trabaja con el paciente para crear un plan de tratamiento que incluye la fecha y hora de la sesión de tratamiento y exámenes de seguimiento con el médico (generalmente 2-3 veces a la semana).
La base del proceso de tratamiento son las sesiones de tratamiento en la sala de rehabilitación con equipos de ejercicio y sesiones en el gimnasio.
Con los simuladores de rehabilitación, puede dosificar con precisión la carga en grupos de músculos individuales y así lograr un efecto físico adecuado. El programa de tratamiento lo elabora el médico individualmente para cada paciente, teniendo en cuenta las características del organismo. La inspección es realizada por instructores calificados. En todas las etapas de la recuperación, es importante observar la técnica de movimiento y respiración correctos, conocer sus estándares de peso cuando se trabaja en simuladores, cumplir con el régimen de tratamiento prescrito y seguir las recomendaciones de los especialistas.
Las sesiones de gimnasia articular ayudan a restaurar la coordinación visual, mejoran la movilidad articular y la elasticidad (flexibilidad) de la columna, y son un excelente sistema de prevención para uso independiente.
Cada ciclo de tratamiento - 12 sesiones. Cada lección es supervisada por un maestro. La duración de un tratamiento es de 40 minutos a 1, 5 horas. El instructor crea un programa que tiene en cuenta las comorbilidades y el estado del paciente el día del entrenamiento, enseña la técnica de realización de ejercicios y monitorea la corrección de la ejecución. Se realiza una segunda consulta con un médico cada 6 horas, se realizan cambios y adiciones al programa dependiendo de la dinámica.
¿Cuántos bucles se requieren?
Esto es individual para cada persona y depende de la progresión de la enfermedad.
Importante saber:
- ¿Cuánto tiempo hace que tiene este problema (etapa de la enfermedad)?
- cómo se prepara su cuerpo para la actividad física (hacer gimnasia, cualquier tipo de deporte);
- qué resultado desea obtener.
Si la enfermedad se encuentra en sus primeras etapas y el cuerpo está preparado, un ciclo de tratamiento es suficiente. (Ejemplo: jóvenes de 20 a 30 años que practican deportes. Centramos su atención en la técnica de hacer ejercicios, respirar, estirar y eliminar ejercicios "incorrectos" que son dañinos para las áreas problemáticas. Estos pacientes están capacitadosy mantener la capacidad de cuidar su cuerpo », Reciba recomendaciones en caso de una exacerbación y siga haciéndolo usted mismo)
Cada organismo es individual y el programa para cada paciente es individual.


































